I ガイドラインの趣旨と作成手順
1.趣旨
1997年に全国ホスピス・緩和ケア病棟連絡協議会により「緩和ケア病棟承認施設におけるホスピス・緩和ケア・プログラムの基準」が施行された。同基準では、[ホスピス・緩和ケアの基本的な考え方]として『ホスピス・緩和ケアは、治癒不可能な疾患の終末期にある患者及び家族のクオリティオブライフ(QOL)の向上のために、様々な専門家が協力してつくったチームによって行われるケアを意味する』とあり、そのチームについては『チームは患者とその家族を中心とし、医師、看護婦、ソーシャルワーカーなどの専門職とボランティアが参加する』とあり、ソーシャルワーカーの役割について明確化されている。しかし診療報酬上は、緩和ケア病棟入院料として算定される「緩和ケア病棟の施設基準」にソーシャルワーカーの配置は規定されていない。
また2002年度の診療報酬改訂により、一般病床等で、緩和ケアを要する患者に対して、症状緩和に係る専従チームにより診療が行われた場合に、入院基本料に緩和ケア診療加算として加算されることになった。この専従チームについて厚生労働省は①身体症状の緩和を担当する常勤医師②精神症状の緩和を担当する常勤医師③緩和ケアの経験を有する常勤看護師の3名から構成されるとしている。ここでもソーシャルワーカーについては、専従チームとして認識されていない。ここでいう症状緩和とは、緩和ケアを要する患者に生じる様々な症状をcureの対象と見た場合の算定である。
しかし、死に直面した患者についてcureの対象とみなすだけではケアが行えないことは、既にホスピス・緩和ケアに携わる現場では、明白な確認事項である。近代的なホスピスとして最初に設立されたセントクリストファー・ホスピスのシシリー・ソンダースは、「死に直面した人々のケアにおいて、患者の苦痛の全体像に対面したとき、身体的痛みだけでなく、心の痛み(Mental pain)、社会的な痛み(Social pain)、霊的な痛み(Spiritual pain)について検討が必要である」1と述べている。また、ホスピス・緩和ケアの現場では、患者が家族の問題や生活上の問題など、心理、社会的な問題が原因で身体症状を引き起こす症例は珍しくない。対症療法ではなく、これらの原因を解決しなければ、患者の真の療養上の安定は図られない。これらの問題にソーシャルワーカーは、チームの一員としてかかわっている実際がありながら、その活動について充分に認知されていない現状を鑑みて、「ホスピス及び緩和ケアにおけるソーシャルワークガイドライン」を作成した。
本ガイドラインの目的は、第1にホスピス・緩和ケアにおけるソーシャルワーカーの業務や役割が社会的に認知され、名実ともにチームの一員として評価されることであり、その延長線上は診療報酬上での位置付けを目標としたものである。第2にソーシャルワーカーが、自らの業務を検証し発展させるために、日常業務の指針及び自己評価の基準として活用するためのものである。なお、本ガイドラインは既に厚生労働省より通知済みの「医療ソーシャルワーカーの業務指針」を基準に、ホスピス・緩和ケア領域におけるソーシャルワーカー業務として、より具体化したものである。
2.作成の手順
(1)共同研究者
全国ホスピス・緩和ケア病棟連絡協議会第1回年次大会以降に、筆者が大会で出会った緩和ケア病棟承認施設のソーシャルワーカーに、本ガイドライン作成のための共同研究者として依頼した。
3年間における共同研究者は、次の6名である。
田村里子(東札幌病院)
尾方仁(国立療養所西群馬病院)
福地智巴(信愛病院)
磯崎千枝子(上尾甦生病院)
橘直子(山口赤十字病院)
松山奏(イエズスの聖心病院)
なお以下の2名は、退職及び所属変更のため初年度のみの共同研究者である。
伊与田都巳(聖隷三方原病院)
竹久寛子(かとう内科並木通り病院)
(2)ソーシャルワーカーの業務実態調査
2001年10月に、全国ホスピス・緩和ケア病棟連絡協議会A会員施設(当時92施設)に所属するソーシャルワーカーを対象にアンケート調査を行い、業務の実態を把握し、課題の明確化を行った。
(3)「Hospice:A New Horizon for
Social Work」 Nina Millett の翻訳
1983年に発刊されたアメリカの「Hospice Care」に掲載されたNina Millettの論文を参考に、緩和ケアにおけるソーシャルワーカーの専門性について検討した。
(4)「全国ホスピス・緩和ケア関連施設のソーシャルワーカー懇談会」の開催
2002年11月及び12月に、全国ホスピス・緩和ケア病棟連絡協議会A会員及びB会員施設に所属するソーシャルワーカーを対象とした懇談会を、東京と山口市において開催した。2001年のアンケートによる業務実態調査では把握できない詳細な実態やニーズについて確認ができた。
II ソーシャルワーカーの価値及び倫理
ソーシャルワーカーの専門職としての価値は、ソーシャルワーク特有の目的と視座の基盤となるものであり、その価値を核とする倫理とともに実践が導かれる。価値と倫理はソーシャルワークにおいて、実践のための知識やスキルの土台となる最も重要な構成要素である。
1.人間の平等と尊厳を尊ぶ
ソーシャルワーカーは、人は生まれながらに皆、等しくかけがえのない唯一無二の存在であるという人間観を確信し、その精神を保持する。
2.生活の質に視点をおき自己実現の達成を重視する
人は病気や障害、加齢、貧困等、どんな境遇や環境を経験したとしても、自己の最大限の可能性を求め、それを実現する権利があり、生活の質を保障する観点からソーシャルワーカーや社会はそれを支援する責任がある。
3.差別、偏見、スティグマ等の不公正に立ち向かい、権利擁護の立場を堅持する
ソーシャルワーカーは、自己の利益や権利について自分の力だけでは主張できない利用者に代わって、代弁(アドボカシー)機能により利用者の権利擁護を行う。
4.個別性を尊重する
ソーシャルワーカーは、人間が違った個性や多様性をもった存在であることを尊ぶ。その価値は、個々人の価値観の違いや家族、集団、地域、社会がもつ文化的違いや多様性を理解し認めて、どんな利用者にも同じ熱意で援助を行うことによって示される。
5.あるがままに受容し、自己決定を尊重する
ソーシャルワーカーは利用者が生きてきた人生そのものを包み込み、理解することを通じて、信頼関係を醸成する。過去の先入観やレッテルで審判的な判断を下すのではなく、受け容れることで、利用者自らが変化と力を得ていく。そのプロセスは、利用者が自分自身の生きる方向を定め、自分で選択し決定する力を得ること(エンパワーメント)でもあり、ソーシャルワーカーはその力を信じることでもある。
6.利用者の利益を優先する
ソーシャルワーカーは、自分の専門的な知識や立場、職権を悪用して、利用者の権利を侵害することなく、常に利用者の利益を優先する。
7.プライバシーを最大限尊重し、秘密を保持する
ソーシャルワーカーは、利用者から得た個人情報の秘密を厳守するとともに、組織内及び地域の関係職種、関係機関におけるチーム・アプローチに伴う、情報の共有化とチーム間の秘密保持に関するルール作りについて、リーダーシップをとる役割も担っている。
8.葛藤やゆらぎに真摯に向き合う
ソーシャルワーカーは、自らが一人の人間としての発達途上にある存在でありながら、個別性の尊重や受容等を基盤に利用者との関係形成を目指す立場を維持しようとするとき、利用者の価値や自らの発達課題との間に、葛藤やゆらぎを経験する。
自暴自棄になって反社会的行動をとっている利用者や、ソーシャルワーカー自身の死生観が確立していないために、死と直面している患者の前で立ちすくむこともある。このような時、ソーシャルワーカーは直面している葛藤やゆらぎから逃げることなく真摯に向き合うことによって、自らの感情を理解し自己の課題に気づくことができる自己覚知の機会であることを認識する。
9 所属する組織・機関への倫理責任を果たす
ソーシャルワーカーは、自分が所属する組織・機関において、常に誠実な態度による自らの専門的な実践を通じて、信頼ある職場環境をつくる努力を行う。また、利用者の利益に関連して、組織・機関の業務や機能を改善する必要を感じた場合には、責任と信頼ある行動により、責任者に提言を行い、自らも改善のための努力を傾ける。
ソーシャルワーカーは、組織・機関と利用者との板ばさみで倫理的ディレンマに陥ることも多いが、利用者の利益を優先する立場でのソーシャルワーカーのこれらの行動は、結果的には利用者や地域から信頼される組織・機関として評価され、発展に寄与するものであることが周知される時代が到来しているといえる。
10 社会の新たなニーズに応え、社会や行政に政策等の提言を行う
ソーシャルワーカーは、医療や福祉の新たな領域についての考え方や事業の普及・啓発のための地域的な活動や、行政に対して実施に伴う制度上の未整備や医療・福祉サービスの充実等の政策提言を行う。これらの実践にあたっては、同じ職種や職域を越えた専門職団体の連帯に伴うソーシャルアクションとして、行政に提言を行うことが、日本における医療や福祉の成熟を目指す者としての責任ともいえる。
III 業務の範囲
1.入院前の業務
(1)相談窓口
患者・家族が治癒の見込みがないと診断され、今後の治療方法や療養の場の選択をせざるを得ない状態で不安に満ちた時、ソーシャルワーカーは情緒的にゆっくり寄り添いながら、不安や心配の内容を整理して、生活全体の視点から解決する必要のある問題について援助を行う。
①ギアチェンジにおける援助
主治医から西洋医学による集学的ながん治療から緩和ケア中心の医療やケアへの転換についての説明を受け、療養の場の選択を迫られた際の援助である。患者や家族にとっては、ホスピス・緩和ケア病棟への転院や転科転棟、あるいは在宅での療養などは、単なる療養の場所の選択ではなく、苦悩や混乱を伴う転帰である。否応なく「死」に直面させられることであり、家族や仕事や地域との関係において、再復帰するための「生」から、人生の幕引きのための「生」への転換に向き合うことである。このような患者や家族の苦悩や混乱を受容し、納得できるギアチェンジができるまでの間、伴走者の立場で心理的援助や支援を行う。
②入院相談援助
緩和ケア病棟への入院を希望している患者・家族に対して、入院システムや満床に伴う待機の状況の説明あるいは他病院からの転院の際の移送手段などについても、援助を行う。また、待機状況の説明を行う際には、地域のホスピス・緩和ケア病棟の充分な状況把握を行い、患者・家族の生活環境上負担にならない範囲で紹介等の援助を行うことも必要である。患者・家族が路頭に迷うことがないように、常に支援の姿勢を伝えることである。
③緩和ケアについての情報提供などの支援及び援助
ホスピス・緩和ケアの理念や病棟の構造や雰囲気、医療費や個室料金の患者負担についての内容など、具体的な情報提供を行う。また必要に応じて、医師や看護責任者との連携のもとで、個別の病棟見学を設定する等の援助を行う。
④医療費や生活費などの経済的問題解決のための援助
患者・家族にとって、ホスピス・緩和ケア利用については特に医療費や個室料金の負担についての心配が多い。医療費に関する負担軽減のための医療・福祉制度の紹介や多様な社会資源の活用により、適切な援助を行う。
また、患者が家族を経済的に支えてきた場合には、休職や退職などに伴う経済的基盤の変化が予測されるため、生活費の問題解決のための援助や支援を行う。また、残される家族の生活について、年金や生命保険などについての生活保障の情報提供などを行っておくことは、患者・家族ともに安定した療養生活を送ることを可能にする。
⑤家族や仕事等の問題解決のための支援及び援助
入院や療養に伴って生じる老親の介護問題や子どもの世話や養育の問題について、関係施設へのスムーズな入院や入所、保育所や児童相談所への相談等、フォーマル・インフォーマルな社会資源の活用により援助を行う。
仕事の休職や退職について迷っている患者の思いを傾聴しながら、必要な情報提供を行い自己決定を支える。必要に応じて職場の関係者との話し合いに同伴することも可能である。
⑥自己決定への迷いや不安などの心理的な問題についての支援
患者は、わが身に降りかかった重い出来事に対して、迷い、動揺する。患者が解決しなければならないこれらの問題についての自己決定を助けるために、苦悩している患者に寄り添い向き合うことによる支援を行う。
⑦セカンドオピニオンに関する支援
患者が主治医の診断や治療方針について納得ができない場合、あるいはより専門的な判断を仰ぎたいなどの意思がある場合に、より専門的な医療機関や医師の情報について、地域の医師会や行政機関等の公的機関やNPOなど民間団体の情報手段の提供を行ったり、全国的なソーシャルワーカーのネットワークを通じて、支援を行う。
⑧病気の内容や病状的なことについての支援
病気の内容や病状的なことは、医師の判断の領域であるが、インフォームドコンセントが充分実施されないために、患者や家族が不安を抱いたり納得できないことについて充分に意思が伝えられないときなど、患者の受診の同伴や代弁によって援助を行う。
⑨在宅療養や在宅での看取りに関することについての支援
在宅療養に伴う不安や在宅での看取りを支え実現するために、第一線機関である訪問看護ステーションにつなぐ。また、支援可能な地域の開業医などの情報を提供する。
(2)初診同伴
現在の日本の緩和ケアにおけるソーシャルワーカーの配置状況では、他の診療科との兼務が多いことから、患者の初診に同伴することの困難性は予測されるが、初診同伴は、患者の全体像を把握しこれから開始される総合的なケアのための適切なアセスメントを可能にする。なお、ホスピス・緩和ケアにおいては家族のみの初診が圧倒的に多いため、初診同伴はソーシャルワーカーの重要な業務である。
①患者の全体像の把握
患者が受診に至った経緯や病気や病状への思いや理解状況などを生活者としての視点から把握することは、今後のケア計画や方針を立てる上で必要な情報として機能する。
②患者・家族の不安の軽減
たとえギアチェンジにおける援助を受けた後に初診に至るケースであっても患者・家族の不安は深く大きい。病状の変化(多くは悪化)への不安と転院・転科等の環境の変化に伴う新しい人間関係の構築への不安という「二重の不安」を有している。その苦悩や混乱を受け止めつつ非審判的態度で提供するソーシャルワーカーの対人援助技術と第三者的存在は、それらの不安を軽減するために有効である。
(3)入・退棟判定委員会に参加
緩和ケア病棟設置基準においては、入・退棟判定委員会の設置が明記されているが、多くのソーシャルワーカーがそのメンバーとして機能している。医師の恣意的な判断や医学的な状況のみによる入・退棟の決定ではなく、総合的な観点からの決定を重視したものであるため、ソーシャルワーカーはその一翼を担っている。
①入院や退棟にあたっての心理・社会的な見地から意見を述べる。
患者の生活環境や心理的な状況から入院の優先順位についての意見を述べる。また、入院待機中の療養の場などについて、隣接地域の他病院での緩和ケア病棟の待機状況や入院可能な条件の把握により、転院の可能性についての意見を述べることもある。あるいは在宅療養の現状や可能性について、家族の介護・看護力や在宅療養に関する意欲の状況の把握により、意見を述べる。
2.入院中の業務
(1)個別援助
患者が入院中においても、入院前からの援助により信頼関係を構築している立場から支援を継続することで、患者・家族に療養上の安心感をもたらす。また、入院中は患者の身体的痛みに対しては、医師や看護師の丁寧なケアが提供されるため、チーム・アプローチにおいてソーシャルワーカーは、患者の心理・社会的痛みに対しての援助及び家族に対しての援助も担うことが特徴である。援助の方法としてはケースワークを主として、援助技術として面接技法やカウンセリング技法等を活用して援助を行う。
①医療費や生活費などの経済的問題に対して、社会資源の活用による援助
入院前においても援助を行うが、診断直後やギアチェンジにおける動揺や混乱をしている状況においては、最低限の援助に留まっていることが多い。入院後落ち着いた段階で、改めて経済的問題へのニーズが明確になることも多く、継続的な援助が必要である。
②単身者の療養に伴う日常的なニーズに対して、社会資源の活用による援助
家族が遠方に住んでいたり、離別や死別により身寄りがなくなった単身者については、洗濯、買い物や金銭的な管理など日常の生活を支えるために、ボランティアやフォーマルな社会資源の活用によって支援を行う。
③患者・家族の在宅療養ニーズに対して、社会資源の活用による調整援助
地域の訪問看護サービスの状況や開業医の協力体制の確認を行い、在宅療養へのニーズの実現のために、関係機関への連絡、調整等を行う。この際、緩和ケアにおける在宅ケアは、医療依存度が高く、緊急時への対応についても事前の準備を必要とするため、医師間あるいは看護師間の情報交換などの調整援助がポイントとなる。
またホスピス・緩和ケアでは、患者や家族にとって限りある生活の中で、たとえ短時間でもあっても自宅で過ごす時間や空間のもつ意味の重要性が認識されているため、一時的な外出や外泊を希望することが多く、スタッフもこれを実現することに努力する。病状が比較的安定している時期を見て、患者と家族のニーズが一致した時、即決に近い形で決定される。このため、早急にレンタルベッドや車椅子などの日常生活用具の手配をすることや、必要に応じて地域の関係機関や関係職種と支援のための連絡調整などの援助を行う。
④患者の療養の場の選択にあたって、生活圏域外への転院や在宅療養ニーズに対する援助
患者は残された日々を過ごす場所として、生まれ育った環境での療養生活を望むことが多い。ソーシャルワーカーの全国ネットの活用や地域の関係機関との調整を通じて、患者の望む療養の場での生活を実現するための援助を行う。
⑤患者・家族の医療スタッフのケアに対する不満や不安等についての調整援助
ホスピス・緩和ケアにおいては、医師や看護師も可能な限り、患者主体のケアを行うよう努めているが、医療を提供している人と受けている人との関係が続く限りにおいては、患者や家族は医療スタッフに対する不満や不安を直接伝えることは困難である。ソーシャルワーカーはこれらの思いを受け止め、必要であれば本人(患者・家族)の同意を得た上で、医療スタッフに代弁することで、改善につなげる。
⑥患者の仕事や社会的役割に伴う自己実現ニーズに対して、社会資源の活用による援助
仕事や社会的役割に誇りを持っていた患者は、仕事上の締めくくりとしての残務整理をし、次に担ってくれる人にバトンタッチをすることで、最期まで誇りを保ち続けることができる。これらの自己実現のために、職場関係者に理解を求めて実現の機会を作るなどの支援を行う。また、芸術によって自己実現を図っていた患者に対して、他の関係職種との協働により病院での個展や発表等による実現の機会を提供する。
⑦患者の療養に伴って生じる、家族間の葛藤や確執に対して専門的な知識や技術による援助(司法、権利擁護、カウンセリングなど)
家族は、患者が人生の幕引きのための「生」を生ききるためには、最大で最高の力になり得るが、すべての家族がそうであるとは断定できない。潜在化していた家族間の問題が顕在化することも少なからず在る。家族間の葛藤や確執がどのような背景から起こっているのか、解決すべき問題は何かなどのアセスメントを行い、患者・家族とともに援助方針を確認する。相続問題や患者の権利擁護などの問題は、必要な専門機関につなぎ、患者・家族間の未解決な心理的問題は、ケースワークやカウンセリングなどの方法や技術を駆使して、理解しあう関係形成のための援助を行う。
⑧病気や病状の受容困難な患者・家族に対して、専門的な技術による援助(各面接技法・カウンセリングなど)
ホスピス・緩和ケアにおける病気や病状についての受容困難が、なぜ起こっているのか、充分傾聴した上でアセスメントを行う。疼痛や症状コントロールの不備であれば、医師や看護師で対応可能であるが、コントロールが充分な場合での受容困難は、スピルチュアル・ペインによるものも予測される。ソーシャルワーカーは病気や病状の受容が困難となっている患者の感情が開示されるよう、傾聴と共感により援助を行う。またアセスメントによっては心理職や宗教家につなぐことも可能である。
⑨医師による患者・家族への病状説明同伴による支援
ホスピス・緩和ケアでは、病状の変化に伴い、医師からの病状説明の機会は多く、内容的にも丁寧な説明が行われている。しかし患者・家族によって理解の状況は異なる。ソーシャルワーカーは病状説明に同伴することで、患者の生活歴など全体的な情報に基づいて、理解状況を見極めながら補足説明などの援助を行う。
ソーシャルワーカーがすべての患者の病状説明に同伴する病院もあるが、一般的にはソーシャルワーカーの判断や患者・家族からの依頼によって同伴する場合が多い。
(2)ケアカンファレンスへの参加
病棟におけるケアカンファレンスや在宅緩和ケアにおける関係者のカンファレンスへ参加して、心理・社会的視点から意見を述べ、他の保健・医療スタッフの協働による患者・家族の援助を行う。また、患者や家族に対して第三者的立場にあることで、他の保健・医療スタッフが患者の援助の評価についての判断に迷っているとき、客観的な見地から評価を行うことができる。ソーシャルワーカーは、一週間に1回程度の参加が多い現状があるが、緩和ケアにおける患者の変化は時々刻々であり、毎日のケアカンファレンスへの参加が必要である。
3.在宅緩和ケアにおける業務
(1)個別援助
①病院内及び地域の関係職種との連携・協働による援助(開業医・訪問看護ST・ホームヘルパーなど)
在宅緩和ケアにおける業務は、医療依存度が高いことが特徴であり、患者の生活する地域における在宅療養を支える医師や訪問看護師の情報を把握し、連携を図ることが中心になる。また、患者の都合で在宅療養が継続できなくなることも予測して、主治医や病棟スタッフとの綿密な連携も必要とする。
②療養・日常生活用具等の給付やレンタルに関する手続き等の援助
在宅療養の決定が即決に近い形で行われることに対応して、療養のための日常生活用具の給付やレンタル等の手続きを短期で行うための援助を行う。これらを実現させるために、ソーシャルワーカーは日常的に地域の関係機関や関係職種との信頼関係を構築しておく。
③単独や他の保健・医療スタッフとの家庭訪問による援助
在宅療養中に経済的な問題や生活上の問題が派生することもあり、依頼を受けて訪問する。また、家族の身体的、精神的な介護負担も生じるために、可能な限り定期的な訪問を行って実態を把握する。家族は、在宅緩和ケアを直接行っている医師や訪問看護スタッフには、感謝の思いが先行するために、直接、介護負担について伝えにくい状況も生じるからである。
④在宅緩和ケアシステムを構築するためのソーシャルアクション
命が限られている人で、住みなれた自宅での療養生活を希望する人は多いが、医療依存度が高いことや、その医療や看護の内容についても高度なテクニックを必要とし、日常生活すべてにおいて介護を必要とするために、在宅緩和ケアを希望する人全員に行き届く状況にはない。しかし、ソーシャルワーカーは、その重要性を普及・啓発するための活動や行政、関係機関への働きかけを行う必要がある。また最近では、診療報酬上での制限などによる施設ケアの限界性についても指摘があり、新しい療養の場としてのコミュニティホスピスケアの考え方も検討される時代になっている。
ソーシャルワーカーは、患者のニーズや新しい潮流等にも敏感になることによって、自らの創造的な力や機能を発揮できる。
(2)ケアカンファレンスへの参加
ソーシャルワーカーは、在宅緩和ケアを円滑に進めるために、在宅医、訪問看護ステーション、後方支援病院としての専門医、時には地域の福祉関係者らとのケアカンファレンスをコーディネートすることも必要である。
4.死別後の業務
緩和ケアでは患者の死別後の家族への援助を行う。死別後のケアは生前に家族に対して行っていたケアの延長線上にあるものである。ソーシャルワーカーは遺族に対しても、悲嘆のケアに加えて生活全体の視点からケースワークやグループワークの技法を用いて援助を行う。
(1)個別援助
①単身者の引き取りや埋葬に関して、社会資源の活用による援助
家族と疎遠になっていた単身者が死亡した場合は、亡骸を家族に引き取ってもらうための連絡調整から始まる。家族の引き取りが困難な場合は、福祉事務所など地域の行政機関とともに埋葬などの援助を行う。
②献体や臓器提供に関しての患者の意志に伴う関係機関との調整援助
患者が献体や臓器提供を希望していた場合には、家族の同意などの条件を確認した上で、可能な限り希望に添えるように関係機関との調整援助を行う。
③家族の生活の再設計のための精神的自立への援助(面接技法、カウンセリング技法、社会参加支援など)
家族が大切な人の死を受け止め、死が残された者への生きる力に変わるまで、悲嘆や喪失の感情あるいは自責の感情を充分に表出することを支援する。また、孤立が予測される家族には、ボランティアや社会活動への参加支援を行ったりする。高齢者で配偶者と死別した場合には、今後の生活の場についての情報提供を行うとともに、子供との同居や施設入所など生活環境の変化に伴う不安への援助などを行う。
④遺族の生活の再設計のための経済的自立に向けての援助(年金・保険・就労など)
家族を経済的に支えていた人との死別に伴い、遺族年金や保険給付のための手続き上の支援や、主婦の就労希望に対する就労相談機関の紹介や、子供の保育など生活の再設計に係る総合的な援助を行う。
⑤他の関係スタッフとともに行う電話や手紙による悲嘆の援助
担当の看護師等による電話や手紙による悲嘆のケアがスムーズに行えるよう遺族名簿の作成や整理を行う。また、家族や周囲の人々が患者の最期を看取っていくプロセスにおいて、その患者と残された人との関係性から予期される悲嘆の度合いをアセスメントし、ソーシャルワーカー独自で意図的なかかわりをすることもある。その場合は適切な方法でチームにフィードバックする。
⑥葬儀の参列等による支援
患者が人生の最終章で、病気や生き様に向き合っている場面に居合わせ、人生の幕引きに立会った関係者の代表として葬儀に参列することは、家族へのねぎらいの気持ちを伝え、地域における患者や家族の暮らしぶりを理解することを可能にする。このことは遺族ケアのアセスメントのための情報となる。
⑦遺族に対して、家庭訪問による悲嘆の援助
家庭訪問による援助は、患者と家族が生活していた場面がありありと想像できる空間において、患者と家族の暮らしぶりを理解することであり、家族の悲嘆の感情の表出のための有効な援助となる。
(2)遺族会援助
遺族会は、遺族の悲嘆の感情を体験者同士で共有し支えあうというグループワークのプロセスを通じて、遺族が生きる力を回復する(エンパワーメント)プログラムである。ソーシャルワーカーはその専門的技術を発揮して、悲嘆からの回復に有効に機能するための援助を行う。
①病院内遺族会の援助
病院内での遺族会は、年1回から2回程度遺族が集って、スタッフとともに患者の思い出を語り合う「偲ぶ会」形式の患者会が多いが、他職種やボランティアと協働で、企画や進行のための援助や支援を行う。
②地域の遺族会の組織化や支援
家族は患者との死別後、病院を訪問することに苦痛を感じている場合もあり、地域での「家族会」は、気軽に参加できる特徴を持つ。また、異なる病院の遺族との交流も可能であり、参加メンバーの主体的な運営が価値を持つ。ソーシャルワーカーは、メンバーはリーダーも含めてケアの対象者であることを認識して、会の組織化や運営に側面的な支援を行う。
5.その他
(1)地域活動
①ボランティアの組織化及びコーディネーション
病院内でのボランティアの活動を推進するために、地域での募集活動やボランティアの教育・研修活動を通じて、組織化や運営に責任をもつ。また、ボランティアコーディネーターとして、ボランティア個々人の意思を尊重しながらも患者との相性や持てる能力の発揮を考慮して、適材適所の配置及び調整等を行う。また、ボランティアの個別相談にも応じる。
②病院内及び地域における、ホスピス・緩和ケアに関する普及・啓発活動
病院内での研究会の発会や運営援助により、ホスピス・緩和ケアスタッフ以外の職員に対しても、その考え方やケアの実際について理解を得るための活動を行う。また、他機関のホスピス・緩和ケア病棟関係者と連携して、地域において、市民講座や専門職対象の研究会などを開催するコーディネーターとしての役割が期待される。
③全国のホスピス・緩和ケアに関する相談支援者のネットワーク作り
ホスピス・緩和ケアに取り組んでいる病院や機関で、相談支援活動を行っているソーシャルワーカーや心理職の全国的ネットワークを構築することで、病棟の待機状況や詳細な活動状況の把握が可能となり、患者の療養の場の選択やセカンドオピニオンに関する自己決定を支える貴重な社会資源として機能する。
④ホスピス・緩和ケア発展のための社会調査
所属の病院や機関におけるケアの評価のための、患者・家族の満足度調査や他機関や専門職団体、行政等と協力して、市民の意識調査やニーズ調査を行い、地域の文化や実情に適合したケアの実施を目指す。
IV 業務の方法、技術
1.ケースワーク
患者・家族への直接的な個別援助であるケースワークは、患者・家族の心理、社会的な生活問題への援助を通して、患者・家族が主体的な療養生活を営めるよう支援することである。その援助は一方向ではなく、ソーシャルワーカーと患者・家族相互の信頼関係を形成することによって、成立する。
(1)バイスティックの信頼関係形成のための原則
①個別化
②意図的な感情表出
③統制された情緒的関与
④受容
⑤非審判的態度
⑥自己決定
⑦秘密保持
①個別化、④受容、⑥自己決定、⑦秘密保持は、ソーシャルワーカーの価値・倫理に含まれているため、ここでは省略する。
②意図的な感情表出
患者・家族が物質的援助や有形のサービスを求めている場合でも、そこには深く情緒的要素が関わっていることを理解し、患者・家族の感情表現を大切にすることである。
③統制された情緒的関与
ソーシャルワーカーは、援助過程において自分自身の内面に生じる反応を患者・家族に伝達することが、その援助目標にそったものであるか、また面接のたびに変化する患者・家族のニーズに適したものであるか、さらにその伝達が、援助の展開に適合しているかなど、ソーシャルワーカーは自分の感情を自覚して吟味することが必要である。
⑤非審判的態度
患者・家族を一方的に非難しない。患者・家族が問題を抱えて援助を求めている状況に対して、患者・家族に責任があるという非難を言葉や態度で伝え、一方的に問責するのでなく、その背景を理解しようとする態度である。
(2)ケースワークの展開過程
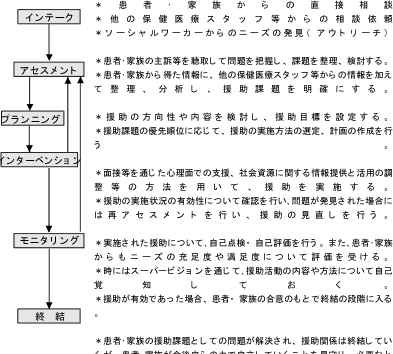
2.集団・組織援助
集団援助は、従来グループワークとして、グループの力動関係(グループダイナミクス)による援助の方法や技術が展開されてきているが、特に患者会や家族会(遺族会)への援助としては、グループメンバーのエンパワーメントに留まらず、組織運営への支援も必要となる。
(1)エンパワーメント・グループ・アプローチ
集団援助は、グループによるプログラム活動等を媒体として、グループメンバー個々人が力を獲得し、成長を図ることが目的であり、ソーシャルワーカーは、グループの展開過程に応じて、その役割を変える。以下は、患者会や家族会についての援助の展開過程の概略である。
①創設及び開始期
患者会や家族会、ボランティアグループは、当事者から創設に伴って援助依頼がある場合と、ソーシャルワーカーが、創設に向けての意図的な動機づけを行う場合がある。
この時期は、会の中心となるリーダーを支えながらも、ソーシャルワーカーは全面的な援助を行う。会場の設定、会の性質を考慮して開放グループか閉鎖的グループかの選択等を行い、募集の方法、範囲、日程等の判断のもとで開始する。開始にあたっては、リーダーも含め、メンバーがソーシャルワーカーに依存することが多いことも認識しておく。
②展開期
リーダーとメンバーが主体的な参加によるグループダイナミックスによってエンパワーメントされてくると、ソーシャルワーカーは側面的な支援を行う。支援の内容は、リーダーからの相談やメンバーの特別な個別相談を除いては、メンバーの成長に伴う変化を確認し、フィードバックする役割などがある。メンバーは話し合いや芸術活動、旅行等のプログラム活動を媒体として、自己の感情表出と自己実現によって生きる力を獲得し自立に向かう。
③終結期
患者会や家族会、ボランティアグループは、継続、発展することが多いため、終結に伴う援助は多くはないが、リーダーの退会に伴い後継者の育成ができなかったことによるものや、グループの性質が変化したことによる発展的解消などによる終結期の援助がある。
会が不本意な解散になった場合の終結期の援助は、メンバー個々人の感情を受け止め、別の組織への紹介、個別援助としての継続援助等への配慮を行った上で、メンバー全員の合意の下で終結に至る。
(2)組織援助
患者会や家族会は、当事者組織であるために、集団運営と組織運営とのディレンマから多くの課題が生じる。また、ボランティアグループは、各個人のボランティアへの参加に至る動機や意識、目標が異なるという点、さらにボランティアを受け入れる病院組織の体制によって活動の展開が阻まれるという点などから多くの課題が生じる。
グループメンバーの個々人の問題に対応する集団運営と、会が組織として維持されるための組織運営の両立は、リーダー等の一部のメンバーにとって特有の技術とエネルギーを必要とする。ソーシャルワーカーは、集団運営と組織運営の棲み分けや、組織として社会運動や交渉などで対外的な活動を行う際の相談に積極的に応じて、組織援助を行う。
3.チーム・アプローチ
チーム・アプローチは、ホスピス・緩和ケアにおいて不可欠の援助方法のひとつである。シシリー・ソンダースのいう患者の身体的痛み、心の痛み、社会的な痛み、霊的痛みは、患者の苦痛の全体像に対面することが前提となっている。ソーシャルワーカーは、主として心の痛み、社会的痛みに対する援助の視点からチーム・アプローチに参加する。時には霊的痛みにかかわることもある。
(1)連携・協働
ソーシャルワーカーは、業務の範囲にもあるように、主としてカンファレンスへの参加等で、心理・社会的援助の視点から、情報の提供や意見提言を行い、情報の共有や援助計画への参加を行う。この際、患者のプライバシー保護・管理には最も配慮する。
(2)受診・受療援助
業務の範囲でもある、相談窓口における受診相談、初診同伴、病状説明同伴、入・退棟判定委員等は、病状や治療内容に密接に関連することであるため、医師との連携を充分に行い、患者・家族に不利益が被らないよう、特別の配慮を行う。また必要に応じ、経済的、心理的、社会的観点から意見を述べる。
(3)記録の作成
記録の意義は、患者・家族の直接援助過程を記録することにより、科学的で適切な援助実践の遂行と援助の検証による自己覚知の場にある。記録様式は患者ファイル、アセスメントシート、ケース記録などがある。また一方では、チーム・アプローチのための記録の意義がある。ソーシャルワーカーの援助内容や心理・社会的な視点での気づきなどを記録することで、他の関係スタッフとの協働につながり、患者・家族に対する総合的なケアの実施が遂行される。記録の方法としては、カルテの共同使用やソーシャルワーカーファイルの設置などがある。
V その他
1.組織上の位置付け
組織内にソーシャルワーク部門を設けることが望ましい。また、ホスピス・緩和ケアにおいては、短期間で集中的な援助を必要とすること、密度の高いチーム・アプローチを必要とすることから、ホスピス・緩和ケアのための専任のソーシャルワーカーが望ましい。ソーシャルワーク部門における担当制や派遣のシステムが、独立した形態で保健医療スタッフとの連携をとりやすく、またスーパービジョンも保障される意味から、有効である。
2.教育・研修等
日本におけるホスピス・緩和ケア領域におけるソーシャルワーカーの活動の実績は、歴史的にも浅く、加えて所属するソーシャルワーカーの若年齢化や浅い経験年数といった課題があることが明らかになっている。
ソーシャルワーカーとして、保健・医療・福祉に関する専門的知識や技術の向上のための研修はもとより、ホスピス・緩和ケア領域特有の終末期医療に関する知識、死生観を培う心理的側面や哲学、宗教学に関する研修等も必要である。
このため、体系的な教育・研修システムの確立が望まれる。
また、ホスピス・緩和ケアに関連するソーシャルワーカーの全国的ネットワークの構築により、ホスピス・緩和ケア病棟や在宅緩和ケア等に関する情報の共有やスーパービジョンの機能が期待できる。
VI.ホスピス・緩和ケアにおけるソーシャルワーク事例
本ガイドラインの具体的展開のモデルとして、共同研究者の協力により事例を作成したので、資料として添付する。
IV 今後の課題
本ガイドラインは、ホスピス・緩和ケアにおいてソーシャルワークの実践を行っている任意のソーシャルワーカーとの共同研究による試案である。この試みが、現任者の業務の質的向上や社会的認知についてのモチベーションを高め、日本のホスピス・緩和ケアにおけるソーシャルワークについての議論が展開されることにより、ソーシャルワーク実践が、更に発展することを期待している。
V 調査・研究の成果等公表予定
本ガイドラインを2004年度の全国ホスピス・緩和ケア病棟連絡協議会年次大会において発足する予定のソーシャルワーカー部会において発表する予定である。また、ターミナルケア関連雑誌及びソーシャルワーカー関連誌などに公表する予定である。
参考文献
1)福祉士養成講座編集委員会編集:社会福祉士養成講座⑧社会福祉援助技術論I,中央法規出版,2002
2)川村隆彦:価値と倫理を根底に置いたソーシャルワーク演習,中央法規出版,2002
3)太田義弘編:ソーシャルワーク実践と支援過程の展開,中央法規出版,1999
4)高宮有介:ギアチェンジの動向と問題点,ターミナルケア11(3):173―176,三輪書店,2001
5)Nina M:Hospice:A New Horizon for Social Work.Hospice Care.Springer Publishing Company.135―147.1983
6)F・P・バイスティック著尾崎新・福田俊子・原田和幸訳:ケースワークの原則(新訳版),誠心書房,2001
7)仲野真由美:終末期患者の「関係性」をめぐるソーシャルワーカーの役目,医療と福祉34(1):47―52,社団法人日本医療社会事業協会,2000
8)厚生労働省健康局長通知:改訂医療ソーシャルワーカー業務指針,2002
9)坂口幸弘:配偶者を亡くした人のサポート,ターミナルケア11(1):18―22,三輪書店,2001
10)木舟雅子:ソーシャルワークと死,月刊福祉4:96―99,社会福祉法人全国社会福祉協議会,2003
11)多和田奈津子:共に病に向き合う姿勢,ターミナルケア13(3):207―208,三輪書店,2003
12)山崎章郎:コミュニティケアの経緯と実践活動,ターミナルケア14(1)16-19三輪書店,2004
13)磯崎千枝子:生活者の視点でサポートを,ターミナルケア14(1)16-19,三輪書店,2004
14)横山幸生:在宅緩和ケアの実践からみるコミュニティケア,ターミナルケア14(1)16-19,三輪書店,2004
15)大熊由紀子:コミュニティホスピスケアの課題と可能性,ターミナルケア14(1)16-19,三輪書店,2004
16)高野和也:ホスピスケアを受ける前の家族への援助,ターミナルケア14(1)16-19,三輪書店,2004
17)黒田輝政監修,服部洋一:米国ホスピスのすべて,ミネルバ書房,2003
18)西尾祐吾・清水隆則編著:社会福祉実践とアドボカシー,中央法規出版,2001
19)大内尉義・村嶋幸代:退院支援,杏林書院,2003
20)日本死の臨床研究会・教育研修委員会編:死の臨床とコミュニケーション,日本ホスピス・緩和ケア研究振興財団,2003
21)日本死の臨床研究会編:死の臨床1全人的がん医療,人間と歴史社,2003
22)日本死の臨床研究会編:死の臨床6これからの終末期医療,人間と歴史社,2003
23)日本死の臨床研究会編:死の臨床8死の哲学,人間と歴史社,2003
24)日本死の臨床研究会編:死の臨床10スピリチュアルケア,人間と歴史社,2003
<資料>
患者
A氏(58歳)男性
職業:会社員
家族構成
妻 (52歳)同居
長女(27歳)結婚しており別居、夫と子ども1人との3人暮らし
次女(25歳)同居
本人の両親、同胞(姉)とも既に亡くなっており、頼れる親戚等は遠方にいる。
相談に至るまでの経緯
妻より、緩和ケア相談窓口の医療ソーシャルワーカー(以下MSW)に電話が入る。
現在、他の病院に通院中であるが、今後のことで不安に思うことがあるとのこと。
電話相談でも応じられる旨を伝えるも、実際に相談室に行きたいとのこと。また、A氏をいっしょに連れて行きたいと言われる。
妻の会話の状態(声がなかなか聞き取りづらい、電話口で涙される)から、ずいぶん差し迫り、思い悩んでいる様子が感じられた。
翌々日の相談予約のみ取り、詳細は改めて伺うことにする。
相談内容(入院前相談)
相談者:A氏、妻
保険:退職者国民健康保険
病名:大腸がん術後、肝転移
約2年前に、他の病院で大腸がん・腸閉塞の手術を受け、人工肛門造設する。
その後現在の病院で診てもらっており、その後の入退院や経過の概要、化学療法等の治療内容について、A氏自身が記録をまとめ、相談者のMSWに見せる。
現在の主治医より、これ以上治療することはできないので、先のことを考えたほうがいいと言われた。
「主治医から言われたのを機に、仕事を退職し、これからのことを考えてみたが、なかなかいい考えが浮かばない。ただ、『ホスピス』というのがあると聞いたことがあったので、インターネットで調べてみた。妻に話し、どんなものかと思って、電話してもらった。なかなか病院(医者)を変わる踏ん切りがつかない。まず、いろいろ相談したいと思った。」
とA氏が話され、以下のように考えているという現在の心境を語られる。
①今のところ、現在の主治医に経過観察を行っていってほしい。
②緩和ケア科の医師に、セカンドドクターとしてかかわってもらいたい
③いずれは、緩和ケア科に全面的に診てもらいたい
「毎日を穏やかに過ごしたい。そのために、少しゴール(死)が短くなったとしても構わない。」と話される。
現在の主な症状としては、「倦怠感」や「食欲が余りないこと」などがあげられた。
現在の主治医を次回受診した際、緩和ケアについての相談をしたことを報告し、その上で今後の対応を考えて行きたいとのこと。妻は、傍で終始無言であったが、時に涙される。
MSWからは、緩和ケア科を受診する際のこと、緩和ケア病棟に入院したときの入院生活の状況や入院費のこと、A氏が大切に思うことを尊重しながらかかわっていくことやケアの対象者にはご家族も含まれることなど緩和ケアの内容を説明する。
現在の経済的状況について話を聞く。仕事を退職したため、収入は傷病手当金の1年6ヶ月の支給期間のうち残り2ヶ月支給期間があるのみと、後は、退職金やこれまでの貯蓄に頼っているとのこと。今のところ大きく心配していないが、「子供たちは少し支援しようと言うも、嫁いだ長女にも生活があり、次女は派遣社員として働いているため、あまり迷惑はかけられない。」と妻が話される。入院費については高額療養費や貸付金制度などが利用できること、入院の場合は無料個室が希望できることを説明する。また、障害年金についても簡単に説明する。
翌週、早速緩和ケア科外来を受診される。A氏が検査の間、妻と面接を行う。
「主人の思うように支えていきたいと思うが、どうしてもつらくなってしまう。主人の前では、明るく振舞おうと思っても、家でいっしょにいる時間が長く、どのように接したらよいかわからなくなってしまう。今まで頼り切っていたところがあった。私自身も、身体が丈夫なほうではないので、不安がたくさんある。」と今の心境を話される。また、前の主治医に緩和ケア科で全面的に診てもらったほうがよいと勧められたこと、A氏・家族でこれからのことを前向きに話せたこと、緩和ケアでは家族の抱えている悩みもいろいろ聞いてもらえることが安心につながったことなどを話される。
しばらく週に1回程度の緩和ケア科外来受診を継続。約1ヵ月後、腹部に強烈な痛みがあり食事もとれないとのことで、緩和ケア病棟へ入院となる。
入院中の介入
入院後、しばらくしてからイレウス症状が落ち着きつつある状況をカンファレンスを通じ情報として得る。入院当初、不安げな表情で言葉数が少ない妻に対し、慣れない入院生活の付き添いの疲れをねぎらい、廊下で会ったときなどに声かけを行った。A氏の症状が快方に向かうに連れて、少しずつ表情も和らぎ病棟スタッフにも打ち解けることができてきた様子だった。
A氏より相談の依頼があり、病室に訪問する。前医より、身体障害者手帳について聞いたことがあったとのこと。申請ができるものなら手続きをしたいと話される。本来、人工肛門を造設した病院で診断書の記載をしてもらうほうが望ましいと伝えると、前々医に対して心情的に抵抗があり直接依頼するのは難しいという思いを話された。カンファレンスにて主治医に相談し、当院の指定医に診断書の記載依頼をすることになる。
また、入院前に経済的問題について話を聞いており、傷病手当金の受給期間も満了したこともあり改めて、障害年金について説明し、申請希望される。申請にあたり、手続きに必要な受診状況等証明書(初診証明)や障害認定日時点での診断書は、MSWが前々医に依頼することとした。現症の診断書は、前々医からの書類が整った上で、主治医と協議し記載することとした。
身体障害者手帳の手続きは、次女が仕事のときに手続きすることになった。次女に手続きの方法について面接が行えないため、文書で説明をすることになる。
障害年金の自己申立書の件で話をしているとき、A氏が見てほしいものがあると言われる。「もし、60歳になったら、厚生年金がもらえると思って密かに計算していたんだよ。65歳になったらもっとゆとりが出るかなと思っていたんだけど。障害年金をもらうのとどっちが多いかな。だいたいでいいんだけど金額を確認してもらえない?」とのこと。現在の計算式に当てはめ、それぞれの受給金額について確認作業を行う。A氏、納得される。退室後、妻が後を追って来られる。
「なぜ、そんなにきちんとした説明を聞きたがるのでしょうか。60歳だなんて。そんなに長くないかもしれないと先生からは聞いているはず。年金をもらえるまで、いのちはないのに…。主人は自分の病状を本当に理解しているのでしょうか。それに、あなただって主人の病気のことはご存知なのに、どうして先のことを説明されるのですか?」とやや緊張した表情で話された。MSWからは、お金に関することは生活をしていく上でまず欠かすことができないことであり、A氏自身がそのことを考えるのはごく当たり前のこと、また本来であれば権利としてもらえるものをしっかり受け止めていくことは、自分自身の支えになっているのではないかということなどを妻に伝える。緩和ケア病棟は、決して死を待つ場所や死を迎える人を送り出す場所ではなく、生ある人がその人らしく生ききることを支える場所であって、そのためにそれぞれのスタッフがそれぞれの立場でかかわっていること、その中でMSWとして果たすべき役割を考えたとき、今のA氏の思いに沿ってその希望や実存感を支えることが大切と考えることを話した。そして、A氏があえて妻がいるところでお金などの現実的な話をされたのは、『これからもし自分がいなくなったとき、こんな風に手続きが必要なんだよ』と、意図してなさったことかもしれないというMSWの感想を付け加えた。その後、これまでのA氏の病気について妻が思ってきたこと、A氏が亡くなってしまったときのことなど、子供たちにも言えないと泣きながら吐露される。
その後、いったん症状は落ち着いたが、肝転移に伴う傾眠が顕著に現れ始めた。
妻より、以下の相談依頼がある。「実は主人が以前話していたのですが、いずれ自分の体はなくなってしまうので、これからの医学に役立ててほしいから、献体をしたいと。そんなに差し迫ったことでもないと思ってそのままにしていたのですが、先生からもうそんなにがんばれないかもしれないと聞いて、やはり主人の願いを叶えるべきかと思い始めました。主人は、時々意識がはっきりしているときに、手続きをすすめたいと言っています。ただ、このことを子供たちには話していないのです。一緒に話してやってもらえませんか?」とのことだった。早速、妻・長女家族・次女に献体について説明をする。
長女は、しばらく生活を共にしていなかったせいで、かなり戸惑いを見せていたが、MSWからこれまでのA氏とかかわってきた中で伺ってきた家族への思いや、自分自身の人生観について伝えると、涙を流しながら少しずつ気持ちの整理ができてきたようであった。大学病院から献体の資料を取り寄せ、手続きを行った。A氏も、献体に対しての意思表示を直筆で記載された。また、家族も同意書に署名された。
引き続き、A氏が亡くなった後の段取りについて相談がある。これまで葬式をした経験はなく、初めての体験を目の前にし、また形式のこと等で相談できる親戚は遠方であり子供たちといろいろな準備を進めたいとのことであった。献体までは、自宅で通夜、葬祭業者の所有する専用会館での葬儀を行いたいとの申し出があった。近隣の葬祭業者の斡旋をMSWで行い、家族に選定してもらった。さらに、家族の希望でMSWが事前に葬祭業者と臨終後のだいたいの流れについて交渉した。
容態が悪化し、大学病院の献体受付窓口に事前に連絡を入れることとした。妻から「今晩か、明け方かいつ息を引き取るかわからない。(MSWに)緊急で連絡が取れるよう、携帯電話などの連絡を教えてほしい。」と依頼された。これまで、最期の段取りについては病棟看護師長も同席で進めてきた経緯もあり、MSWは妻の不安に共感しその思いを十分傾聴した上で、夜勤の病棟スタッフでも対応ができることを伝えた。また、病棟看護師長と協議し看取りの際の連絡先や留意点について記録での申し送りを行うこととした。
妻が「主人との別れはつらいけれど、最期のこのときをここの病棟の皆さんと過ごすことができてよかった。スタッフの皆さんともお別れしてしまわなければならないことも、寂しいことです。本当の家族のようによくしていただきました。」と話された。
翌日の午後、深い眠りの状態に入った。長女は、まだ受け入れられない思いと父親に対するまだ伝えきれていない思いに動揺している様子が窺えた。MSWはA氏のベッドサイドで、これまでの生き方に対して敬意を表しねぎらいの言葉をかけ、かかわりを振り返り感謝の言葉を述べた。このことは、MSW自身のかかわりのけじめでもあったが、後に長女が傍へ駆け寄り、手を握り泣きながら父親への感謝の言葉などをかけられ、自由に感情を表出するきっかけになった。
数時間後、家族に見守られながら、息を引き取られた。
死別後の介入
亡くなられた後の段取りは実にスムーズに運ばれた。MSWは、改めて大学病院の献体受付窓口に連絡し、今後のことを申し送った。
これまで、A氏の家庭はA氏が中心になっていたし、妻自身も病弱であり、精神的にA氏に依存していた傾向があり、総体的な脆弱性からMSW及びスタッフは妻の喪失感や悲嘆の度合いが高いと感じていた。A氏の逝去から3ヶ月経過したころに手紙を出したが、返事は返ってこなかった。
1周忌が過ぎ、しばらく経過したとき再度手紙を出し、返事が返ってきた。文面から精神的なサポートが必要だと感じられ、折り返しMSWが自宅訪問することをスタッフに提案した。早速妻に連絡を取ったところ、大変喜ばれ、「待っています。」と答えられた。
自宅は、妻の趣味だというガーデニングできれいに囲まれていた。ご仏前に手を合わせたとき、仏壇の上に病棟スタッフが寄せ書きしたA氏へのバースデイカードが置いてあることに気づいた。「いつも置いてあるのですよ。早く主人が迎えに来てくれないかしらと、睡眠薬を溜めてしまったこともありました。すぐに病院に行ける距離なら、お顔を見て元気を取り戻すこともできるのですが。だから、こうして、あのころ皆さんに支えてもらいながら過ごしていたときを忘れないように、今も支えにしています。」と話された。自宅でA氏の思い出話や孫の成長が楽しみなど、たくさんのことを語られた。
以後も、時々の手紙のやり取りを継続している。妻自身が、A氏との別れを乗り越え、生活の再設計を組み立てられる手助けの一翼が担えるよう、妻の思いを計りつつかかわっていく必要を感じている。
*本事例は、ホスピス・緩和ケアにおけるソーシャルワーカーの日常業務を基準に、作成したフィクションである。
|

