I 要旨
「大学病院の緩和ケアを考える会」では、今後のより良い緩和ケアチームのあり方について検討する目的で、我が国の緩和ケアチームの実態について全国の大学病院および全国ホスピス・緩和ケア病棟連絡協議会のAB会員を対象にアンケート調査を行った。
アンケート結果では、緩和ケアチームの活動はごく限られた一部であるが、今後、緩和ケアチームが増加する傾向にあることが示唆された。
緩和ケアチームのある施設で、緩和ケア加算をしている・予定がある施設は、約半数あるが、認可がすすまない理由として、大学病院では、「医療機能評価を受けていない」、「専任医師がいない」、AB会員で、「精神科医がいない」などが浮かび上がってきた。
緩和ケアチームの活動については、緩和ケア加算の算定基準を満たしていなくても、医師・看護師などの少人数のスタッフで立ち上げて、活動が可能であることも分かった。
しかし、緩和ケアチームの活動の中で、もっとも感じられる問題点は、「主治医との連携」であり、ついで、「緩和ケアに対する偏見」、「兼任であること」であり、この点が、緩和ケアチームの活動に対しての、最大の克服課題であることが分かった。
今後、各施設内での課題克服だけでなく、大学病院や連絡協議会間での情報交換や協力も必要ではないかと考える。
II 緒言
我が国の癌による死亡者数が平成14年には、年間30万人を越えた。緩和ケア病棟は、平成15年11月現在、全国で123施設(2352床)を突破し、増加の一途にあるが、これは、わが国の癌患者のわずか4%をカバーしているのに過ぎない。
多くの癌患者は、いまだ一般病棟で最期を迎えているという現状があり、この状況に対する打開策として、コンサルテーション型の緩和ケアチームの活動が注目されていると考える。
また、平成14年4月より、緩和ケアチームの活動に対し、緩和ケア診療加算が導入されたことに伴い、緩和ケアチームの活動に保険点数加算が出来るようになった。これにより、緩和ケアチームが急増することが期待されている。
緩和ケアチームの活動形態や活動内容は、各施設において様々であると思われるが、その全国的な把握はなされていない。
今回、大学病院の緩和ケアを考える会では、緩和ケアチームの現状について、全国規模でアンケートを行い、今後のより良い緩和ケアチームのあり方について検討する目的で、まず我が国の緩和ケアチームの実態調査を行なった。
III 対象と方法
対象は、全国の大学病院(分院を含む)125施設および全国ホスピス・緩和ケア病棟連絡協議会A会員、B会員162施設、総計287施設で、アンケートは記入方式をとり郵送・回収した。
記入については、設問1~3は、病院長または、看護部長に、設問4以降を緩和ケアチームで実際に活動している責任者に依頼した。(図1)
アンケートの内容と詳細は付録に呈示する。
IV 結果
アンケート配布、回収状況は、大学病院82%、AB会員64%で、全体で71%の回収率であった。
設問1「現在、緩和ケア病棟はありますか」では、大学病院では、病棟数・予定数併せて10%にしかすぎず、大学病院の実に87%で、その設立の予定もないという回答を得た。(図2)
設問2「緩和ケア加算がついたことを知っていますか」については、大学病院、AB会員ともに、90%以上の施設で知っているとの回答を得た。(図3)
設問3「現在、緩和ケアチームはありますか」では、「緩和ケアチームがある」が、大学病院で27%、AB会員で37%。「活動の予定がある」が、大学病院で24%、AB会員で20%、という回答を得た。(図4)
設問4「緩和ケアチームの名称」については、多くの施設で「緩和ケアチーム」という名称を使用しているようである。
設問5「緩和ケアチームの設立時期」については、回答を得た64施設で、平成元年が1施設、以後、平成10年以前が14施設、平成10年以降が50施設で、平成14年の24施設開設をピークに近年増加傾向であることが分かった。
設問6「緩和ケアチームの部屋はありますか」については、兼用も含めて部屋がある施設は、大学病院で22%、AB会員で46%であり、半数以上の施設で活動の専用スペースを持っていないことが分かった。(図5)
設問7「病院の組織上、緩和ケアチームはどこに所属しますか」については、大学病院では、病院長、看護部所属が52%であるのに対し、AB会員は緩和ケア科51%で、組織構造上の所属の違いが浮き彫りになった。(図6)
設問8「緩和ケアチームの構成メンバー」については、医師、看護師、MSW、その他として、栄養士、理学療法士などがおり、医師1名、看護師1名の2名で活動している施設もあることが分かった。
設問9「活動のインフォメーション」については、大学病院、AB会員ともに、インフォメーションの対象者の中心は、医療者であるという結果を得た。(図7)
設問10「活動内容」については、大学病院、AB会員ともに、症状コントロールが一番で、次いで、大学病院では、医療者への緩和ケア教育、AB会員では、精神的サポートであり、活動内容について、両者間で緩和ケアチームの役割の相違点が明確となった。(図8)
設問11―1「依頼用紙」については、大学病院では、「チーム専用の依頼用紙がある」が44%に対して、AB会員では、「専用ではないが依頼用紙がある」が49%であった。
設問11―2「初期アセスメント」については、「ある」が大学病院で37%であるのに対して、AB会員で、「ある」が69%と大きな相違点となっている。(図9)
設問11―3「活動の頻度」については、大学病院、AB会員ともに、1週間のうち、1~3日が、平均的な活動頻度のようである。(図10)
設問11―4「定期的なチーム内のカンファレンス」については、大学病院、AB会員ともに、定期的なチームカンファレンスがもたれている。(図11)
設問11―5「依頼科の主治医や看護師とのカンファレンス」については、大学病院、AB会員ともに、依頼科の主治医や看護師とのカンファレンスは、約半数の施設でしか行われておらず、緩和ケアチーム内のカンファレンスよりも少ないことが分かった。(図12)
設問12「問題点」については、大学病院、AB会員ともに、「主治医との連携」であり、ついで、「緩和ケアに対する偏見」、「兼任であること」であり、この3点が、緩和ケアチームの活動に対しての最大の克服課題であることが分かった。(図13)
設問13「緩和ケア加算の算定」について、大学病院、AB会員ともに、「算定している」が15%前後であり、「算定していないが予定がある」がともに30%台であることが分かった。(図14)
設問14「算定していない理由」については、大学病院では、「医療機能評価を受けていない」が71%、ついで、「専任医師がいない」38%という点が問題となっている。一方、AB会員では、「精神科医がいない」が48%であり、両者で算定をしていない理由に相違点を認めている。(図15)
V 考察
がん治療と緩和ケアの関係について、WHOはがん治療と緩和ケアは連続し一体化されるべきものと提言し、厚生労働省の答申ではがん治療の各拠点病院においては、がん治療とともに、緩和ケアの整備の必要性が掲示されている。
緩和ケアの整備と言う観点からみると、緩和ケア病棟は全国の大学病院では、病棟数・予定数併せて10%にしかすぎず、設立の予定に関しても大学病院の実に87%で、その予定もないという回答を得ている。
実際に各大学病院は再発、転移のがん患者をそれぞれの各診療科において、多く抱えており緩和ケアの整備は急務といえる。また平成15年4月から、全国の83施設で、包括化医療制度が導入された。この包括化医療制度がさらに定着化され整備されれば、緩和ケア病棟は保険点数がある程度保証されることと、平均在院日数を問われない機能がある事より各大学でも見直しが行われる事が期待できる。がん患者に対する緩和医療ばかりでなく、大学の持つ教育・研修という観点より、緩和ケア病棟は必要であり、今後も緩和ケア病棟を開設する大学病院は増加してくると大いに期待したい。
緩和ケアチームのある施設で、緩和ケア加算をしている・予定がある施設は、約半数あるが、算定がすすまない理由として、大学病院では、「医療機能評価を受けていない」、「専任医師がいない」、AB会員で、「精神科医がいない」などが浮かび上がってきた。
一方緩和ケアチームの活動については、緩和ケア加算の算定基準を満たしていなくても、医師・看護師などの少人数のスタッフで立ち上げて、活動が可能であることも分かった。
活動する緩和ケアチームの中で、もっとも感じられる問題点は、「主治医との連携」であり、ついで、「緩和ケアに対する偏見」、「兼任であること」であり、緩和ケア加算というハード面の問題の他ソフト面での克服課題も明らかになった。
今後は各施設内での課題克服だけでなく、大学病院やAB会員間での情報交換や協力も必要ではないかと考える。
今回のアンケートの回答より、緩和ケアチームの活動はごく一部に限られていると言ってよい。しかし、保険点数で緩和ケアチームの活動に対して緩和ケア加算が認められるようになったことは多くの施設で広く知られることとなり、平成14年4月以降、緩和ケアチームの設立は、それ以前と比較して、増加傾向を認めている。しかし、全国的に見るとチームの立ち上げは未だ少数であり、今後は各施設で緩和ケアチームを立ち上げる事が急務と考える。
多くの病院の方針として平均在院日数の短縮化が進められており、根治の可能性が無い患者への退院・転院の問題が大きくなっている。患者側からすれば、治癒を希望に病院にすがってきたのに、ある日突然転院や退院を迫られても、「見捨てられた」「見放された」という感情のみが残ってしまうのではないだろうか。
そこで、院内にコンサルテーション型の緩和ケアチームが存在すれば、緩和ケアチームが早期から関わることにより、症状緩和を行いながら、在宅へのコーディネートや緩和ケア病棟への転院もスムーズになり、また「見捨てられた」のではなく、より「ふさわしい療養場所」を決定したとの患者・家族の気持ちの転換も容易になっていくと考えられる。
残念ながら、今回のアンケート結果からは、緩和ケアチームの活動内容は、症状コントロールが中心であり、欧米型の緩和ケアチームとは若干異なり、我が国に於いてはその活動が欧米型の緩和ケアチームの活動内容までには、至っていないのが現状であることが分かった。
今後は、在宅緩和ケアへの移行への調整をコーディネートする役割等々の点も考慮し、その地域を含め、在宅緩和ケアのネットワーク活動とも密接に連携を図っていくことが必要と考える。
緩和ケアチームに対する算定は、既に緩和ケア加算を昭和大学病院、北里大学病院、日大板橋病院で行われている。非加算ではあるが、慶応大学病院、東京医科歯科大学病院、東邦大学病院、聖マリアンナ医科大学病院、横浜市大病院なども実際に緩和ケアチームは活動しており、今後の加算に向けて活動内容の充実が望まれるところである。
また、現行で、がん治療の各拠点病院において、がん治療とともに、緩和ケアをおこなっていく際には、残念ながら、現在の緩和ケア加算の範囲内では、病院の収益という経済性の面からは、緩和ケアチームの活動は、決して病院経営にとっても増収とは言い難く、患者サービスの一環として緩和ケアを提供するという各施設においての考え方に寄るところが多く、緩和ケアチームの活動に対しての専任・専従スタッフの人件費を今後実際に、どのように確保していくか、経済的な面でも考慮される必要性が有るのではないかと考える。
追記
全国47都道府県の地方社会保険事務局に対して、書面の郵送にて、緩和ケア診療加算の認可を受けている施設数の調査を行った。2003年末現在44件の回答があり、全国で29施設が緩和ケア診療加算の認可を受けていることがわかっている。
付録 アンケート設問
以下の質問について、該当する項目の□にチェックして下さい。
また記述項目は( )内へのご記入をお願いいたします。
設問1.現在、緩和ケア病棟がありますか。
1 □ある
2 □ない →「ない」とお答えの方に伺います。設立の予定がありますか。
1 □ある
2 □ない
設問2.2002年4月より、コンサルテーション型緩和ケアチームに対して、保険点数で緩和ケア加算(別資料)がつきましたが、このことはご存知ですか。
1 □知っている
2 □知らない
設問3.現在、緩和ケアチームがありますか。(緩和ケア加算の有無を問いません。また、緩和ケアのコンサルテーションを行っていれば職種・人数は問いません)
1 □ある
2 □ない →「ない」とお答えの方に伺います。活動を開始する予定がありますか。
1 □ある
2 □ない
以下の設問は、緩和ケアチーム(緩和ケア加算の有無は問いません)として活動している担当者が回答して下さるようにお願いいたします。
設問4.緩和ケアチームの名称をお答え下さい。
( )
設問5.緩和ケアチームがコンサルテーション活動を始めたのはいつですか。
(平成 年 月)
設問6.緩和ケアチームの部屋はありますか。
1 □専用の部屋がある
2 □兼用の部屋がある
3 □ない
設問7.病院内の組織上、緩和ケアチームはどこに所属しますか。
1 □病院長直属
2 □看護部
3 □麻酔科
4 □精神科
5 □緩和ケア科
6 □その他:具体的に( )
設問8.緩和ケアチームの構成メンバーについてお答え下さい。
@医 師:専任( )名 診療科名( )
兼任( )名 診療科名( )
A看護師:専任( )名 所属( )
認定看護師であれば資格名( )
兼任( )名 所属( )
認定看護師であれば資格名( )
BMSW:専任( )名
兼任( )名
Cその他:専任( )名 職種( )
兼任( )名 職種( )
設問9.活動のインフォメーションを院内で行っていますか。(複数回答可)
1 □医療者に行っている
2 □患者・家族に行っている
3 □行っていない
設問10.活動内容について該当するものにチェックをお願いします。(複数回答可)
1 □症状コントロール(疼痛、呼吸困難感、嘔気、全身倦怠感など)
2 □在宅・緩和ケア病棟・他院へのコーディネート
3 □精神的サポート → 具体的に( )
4 □家族のサポート → 具体的に( )
5 □医療者への緩和ケア教育
6 □告知前後の相談、サポート
7 □その他( )
設問11.活動形式について伺います。
@依頼用紙(電子カルテ上の依頼フォームを含む)はありますか。
1 □チーム専用の依頼用紙がある
2 □チーム専用ではないが、依頼用紙がある
3 □ない
A初期アセスメント(IC用紙、緩和ケア計画書)はありますか。
1 □ある
2 □ない
B活動の頻度をお答え下さい。
1 □1週間に、7日
2 □1週間に、6~4日
3 □1週間に、3~1日
4 □それ以下 → どのくらいの頻度ですか( )
C定期的な緩和ケアチーム内のカンファレンスはありますか。
1 □ある → どのくらいの頻度ですか( )
2 □ない
D依頼科の主治医や看護師(病棟または外来)とのカンファレンスはありますか。
1 □ある
2 □ない
設問12.緩和ケアチームの活動にあたって感じる問題点にチェックをお願いします。
(複数回答可)
1 □主治医との連携
2 □看護師との連携
3 □兼任であること
4 □病院側の理解度
5 □患者・家族の緩和ケアへの偏見(死や最期をイメージする、など)
6 □医師の緩和ケアへの偏見
7 □看護師の緩和ケアへの偏見
8 □患者・家族との距離のとり方
9 □その他( )
設問13.厚生労働省の指定する緩和ケアチームに対しての緩和ケア加算を、実際に算定していますか。
1 □している
2 □していない →「していない」とお答えの方に伺います。
算定の予定がありますか
1 □ある
2 □ない
算定していない理由をお答え下さい。(複数回答可)
1 □緩和ケア専従医師がいない
2 □精神科医がいない
3 □緩和ケア専従看護師がいない
4 □日本医療機能評価機構等が行う医療機能評価を受けていない
5 □その他( )
設問14.緩和ケアチームについてのご意見をお書き下さい。
 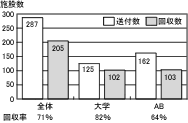
図1 アンケート対象 図2 送付と回収の状況
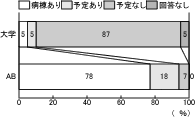 
図3 緩和ケア病棟の有無と設立の予定 図4 緩和ケア加算を知っているか
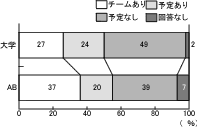 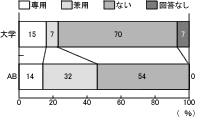
図5 緩和ケアチームの有無と予定 図6 チームの部屋
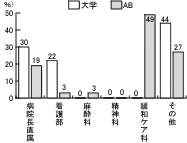 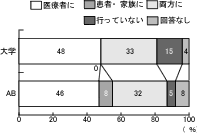
図7 緩和ケアチームの組織上の所属 図8 活動のインフォメーションを行っているか
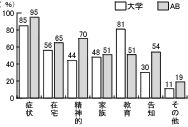 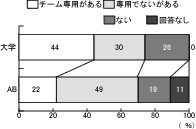
図9 活動内容(複数回答可) 図10 依頼用紙があるか
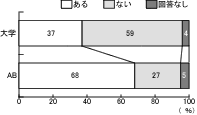 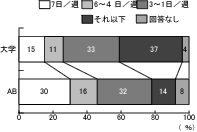
図11 初期アセスメントの有無 図12 活動の頻度
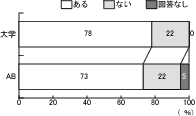 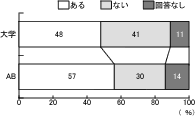
図13 チーム内カンファレンスの有無 図14 依頼科の主治医や看護師との カンファレンスの有無
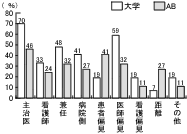 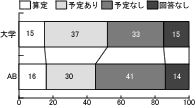
図15 活動で感じる問題点(複数回答可) 図16 緩和ケア加算の算定
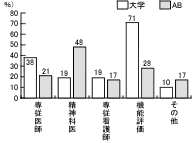
図17 算定していない理由
算定していない施設数を100%として(複数回答可)
|

